睡眠呼吸中止症與慢性失眠的共同臨床症狀_吳家碩臨床心理師.(圖/科林儀器提供)
國人服用安眠類藥物比例逐年升高,每年用量已超過10億顆。深耕失眠治療的好夢心理治療所吳家碩臨床心理師表示,失眠成因複雜,安眠藥並非萬靈丹,目前失眠治療的方式「失眠認知行為治療」,透過各式助眠的行為技巧,以及認知上的調整等方式,核心順序上是「找原因,再處遇」,最理想的方向是,先根本上找出失眠的主要原因,再對症下藥給予合適的睡眠管理方法。
55歲的林先生長期苦於失眠,嘗試過各式民間偏方卻反覆無常,以致依賴於助眠藥物。透過失眠認知行為治療,林先生的焦慮得以緩解,睡眠品質也有所改善,但仍未可完全恢復,特別是半夜易醒和多夢的問題持續困擾著他。經專業建議透過詳細的臨床評估和睡眠檢查,發現林先生除心理狀況外還患有睡眠呼吸中止症,也是影響他睡眠問題的重要因素。經過心理和睡眠呼吸中止症的治療,林先生得到了全面性的改善,並依醫囑逐步減少依賴助眠藥物。經過一段時間的治療,林先生現在的睡眠狀況和日間精神狀態已恢復到十年前的健康水平。

睡眠管理職人-吳家碩臨床心理師.(圖/科林儀器提供)
臨床上解決失眠問題應身心兼顧
吳家碩心理師表示臨床上協助個案解決失眠問題的理想路徑應是於心理治療前同時透過睡眠檢測了解生理狀態以評估最適治療方式。
若為無合併生理異常的單純失眠,失眠認知行為治療為最有效方法!其中個性要求完美、焦慮緊張的人具備較高的失眠風險,一般整體來說透過6-8次認知調整策略、助眠行為的治療方式,就有機會改善失眠問題。
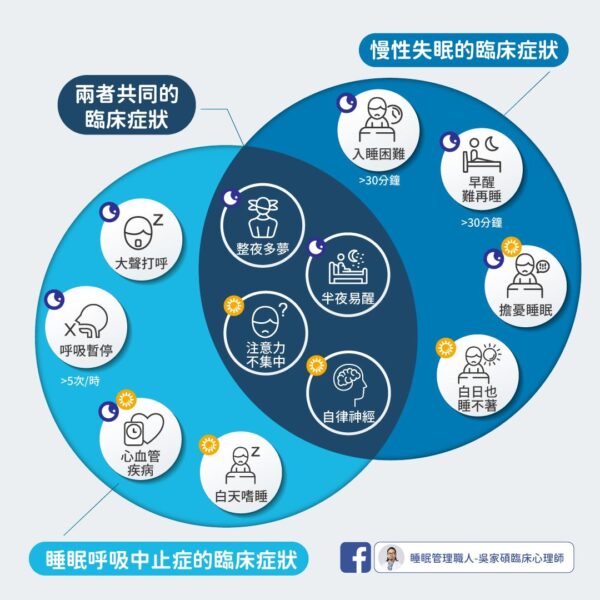
倘若合併生理異常狀況,就需會診專科醫師治療才能有效改善失眠。以盛行率高達15%的睡眠呼吸中止症為例,常見症狀有:
- 整夜多夢:睡眠中快速動眼期階段肌肉張力更容易消失,因此呼吸暫停、醒來次數增加,導致個案感到晚上的夢特別多。
- 半夜易醒:呼吸道阻塞將造成身體缺氧,缺氧情況下大腦會主動喚醒自己進行呼吸,避免窒息身亡。
- 白天疲勞、注意力不集中:因為半夜多次醒來身體未獲得真正休息,將導致白天注意力不集中,疲倦想睡。
- 自律神經失調:呼吸若暫停超過10秒,胸內負壓將增加、影響心血管與自律神經功能。
居家睡眠檢測快速了解睡眠呼吸中止症風險
科林睡得美資深睡眠技師洪曉菁表示,睡眠呼吸中止症成因為呼吸道發生反覆性的塌陷,造成呼吸道狹窄或堵塞,使呼吸變淺、變得費力,好發於肥胖者、中年以上男性及更年期後女性。透過居家睡眠檢測,在家睡一晚即可獲取此症診斷參數AHI值(apnea-hypopnea index/平均每小時無通氣與低通氣次數),若AHI>5即表示罹患睡呼吸中止症應積極就醫接受治療。
吳家碩心理師特別呼籲,睡眠原是自然的生理需求,若有失眠症狀應徹底找到原因方能有效治療,免除對於安眠藥的依賴。



